この記事では、現在、難治性てんかん治療薬として欧米で処方されているEpidiolex®について開発の経緯から従来の薬剤との比較、効果や副作用まで網羅的に日本語で解説しています。
日本における大麻由来製品への偏見の払拭に役立てば幸いです。


日本薬剤師研修センター研修認定薬剤師
日本臨床カンナビノイド学会認定登録師
所属学会:日本薬理学会、日本緩和医療薬学会、日本在宅薬学会、日本臨床カンナビノイド学会
難治性てんかん
てんかん患者の約30%は既存の抗てんかん薬による治療でも発作の十分な制御が困難であり、難治性てんかんとして大きな課題となっています。
とりわけ小児期に発症するドラベ症候群(Dravet症候群)やレノックス・ガストー症候群(Lennox-Gastaut症候群)では、一日に数十~数百回に及ぶ難治性の発作が生じ、複数の抗てんかん薬やケトン食療法などを組み合わせてもなお発作を完全に抑制できない例が多い。
これら重症てんかん症候群では発作による外傷や突然死のリスクも高く、患者の発達や生命予後に深刻な影響を及ぼしうる。
このように従来の治療で十分な効果が得られない難治例が存在することから、新たな治療手段の開発が強く望まれてきました。
CBD(Cannabidiol: カンナビジオール)とは
近年、難治性てんかんの治療ニーズに応えるべくカンナビノイド(大麻由来化合物)への注目が高まっている。
とりわけ大麻成分の一種であるカンナビジオール(CBD)は抗てんかん作用を示す可能性が報告されており、精神活性作用がない安全性の高い物質であることから医療応用への期待が膨らんだ。
実際、過去10年ほどでCBDを含む大麻由来製剤による難治性てんかん治療の有効性が取り上げられ、メディア報道などを契機に臨床研究が加速した経緯がある。
こうした背景のもと、CBDを有効成分とする新たな抗てんかん薬の開発が進められた。
CBDの作用機序
CBDは大麻の主要成分の一つですが、THCと異なり精神活性作用がありません。
CBDはカンナビノイド受容体(CB1およびCB2)への親和性が低く、抗てんかん作用の正確な機序は未だ完全には解明されていません。しかし、多角的な作用が示唆されており、セロトニン(5-HT)受容体の調節、GABA作動性抑制系の強化、T型カルシウムチャネルの遮断、グルタミン酸作動性伝達の抑制など、複数の神経化学経路を介して発作の頻度と重症度を低減すると考えられています。
動物モデルでは、CBDが電位依存性ナトリウムチャネルの直接的な遮断とは異なる機序で過剰興奮を抑制する可能性も示唆されています。
さらにCBDは、TRPV1など一部のイオンチャネルに作用し抗炎症作用も示すことが知られています。
総じて、CBDの抗てんかん効果はマルチモーダルな細胞機序によると考えられ、既存の抗てんかん薬とは異なる作用プロファイルを有します。
CBDの薬理学的特徴
CBDは、主に肝薬物代謝酵素CYP2C19およびCYP3A4で代謝され、活性代謝物である7-ヒドロキシ-CBDに変換された後、不活性代謝物へと分解されます。
CBDはCYP2C19やCYP2C9、UGT(グルクロン酸転移酵素)など複数の酵素を阻害する可能性があり、他の抗てんかん薬との薬物相互作用に注意が必要です。
特にCBDとクロバザムを併用すると、CBDによるCYP2C19阻害によりCLBの活性代謝物(N-デスメチルクロバザム)の血中濃度が約3倍に上昇し、鎮静などの副作用が増強されることが報告されています。
一方で、CBDが他の抗てんかん薬(フェニトイン、フェノバルビタール、ステリペントール等)に与える影響は理論的にはあり得るものの、臨床試験では重大な相互作用は報告されていません。
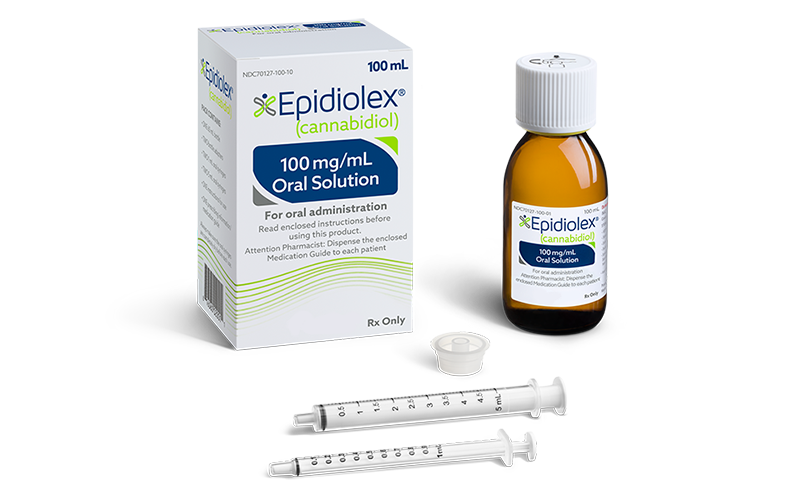
Epidiolex®とは
Epidiolex®(一般名:カンナビジオール〈Cannabidiol〉)は、大麻由来の成分であるCBDを有効成分(99.9%含有)する経口液剤で、難治性てんかんの治療薬として英国のバイオ医薬品企業GWファーマシューティカルズ(本社:ケンブリッジ)によって開発された医薬品である。
アメリカでは2018年に食品医薬品局(FDA)により承認され、初めて大麻植物由来の成分を含む抗てんかん薬となりました。
有効成分のCBDはヒトのカンナビノイド受容体(CB1受容体など)を直接活性化しないため精神活性作用がなく、てんかん発作を抑制する薬理作用は他の経路(TRPV1受容体などのシグナル系)を介すると考えられています。
Epidiolex®は日本語では「エピディオレックス」と音訳され、欧州ではEpidyolex(エピダイオレックス)という綴りで販売されています。
名称の由来は公式には明示されていませんが、てんかん(epilepsy)に対する薬であることや、有効成分カンナビジオール(cannabidiol)にちなみ命名されたと推測されます。
なおEpidiolex®は高純度(CBD99.9%)、一定濃度の医薬品グレードCBD製剤であり、一般に市販されているCBDオイルとは品質管理や有効性の点で異なります。
Epidiolex®の開発経緯
時系列を追ってみてみましょう。内容はレディング大学のWebサイトより抽出しています。
1996年: 大麻草に含まれる化合物の探索を開始
レディング大学の心理学者、クレア・ウィリアムズ博士は、カンナビノイドとして知られる大麻由来の60種類の化合物について、てんかん発作を緩和する可能性があるかどうかの研究に携わるようになった。
2000年: 脳切片における初期段階の確証
薬剤師のベン・ウォーリー博士が、大麻草の非THC(テトラヒドラカンナビノール)部位が、実験用皿に入れたラットの脳組織切片において、発作様の活動を抑制することを示す研究結果を発表した。
ウォーリー博士は、個々の神経細胞の変化が全身にどのような影響を及ぼすのかを、より理解するために、脳組織切片中の細胞ネットワーク活動を、電気の流れを測定することによって研究した。
てんかん領域への取り組みは2000年代後半から本格化し、英国レディング大学の研究チーム(ゲーリー スティーブンス教授ら)との共同研究によって基礎科学的データが蓄積されました。
2007年: レディング大学の研究チームがGWファーマシューティカルズ社と提携
植物由来のカンナビノイド治療薬の世界的リーダーであるGWファーマシューティカルズ社(以下:GW社)は、レディング大学のチームが発見した化合物をさらに研究することを熱望していたことから、2007年にGW社とレディング大学が提携し、クレア・ウィリアムズ博士、ゲーリー・スティーブンス博士、ベン・ウォーリー博士は、GW社とその創薬パートナーである大塚製薬のために動物モデルを用いたCBDの抗てんかん効果について前臨床研究を行うことになりました。
2010年: CBD(カンナビジオール)がラットで有望な結果を示す
レディング大学の研究チームは、ラットを使った実験でCBDがてんかん発作の回数・重症度を減少させることを報告しました。
2012年: カンナビジオールがラットのてんかん発作を止めた
レディング大学の研究チームは、CBDおよび類縁の非精神作用性カンナビノイドであるCBDV(カンナビジバリン)において、複数のてんかんモデルで有望な抗けいれん作用を示す結果を得ました。
これら前臨床研究の成功を受けて、GW社は大塚製薬とも提携し研究資金を増強、CBD・CBDVの医薬品化に向けた開発を加速させました。
米国での臨床試験・承認
2013年: ヒトでの最初の臨床試験
研究パートナーであるGW社は、CBDとCBDVを含む新薬の第I相臨床試験(健常成人対象)を米国で開始した。
2014〜2016年: CBDが患者の発作を軽減することが示された
第I相臨床試験終了後すぐに、より多くの患者を対象としたCBDの第II相および第III相試験が行われました。
対象となったのはドラベ症候群(Dravet syndrome)およびレノックス・ガストー症候群(Lennox-Gastaut syndrome)という幼少期発症の難治てんかんであり、既存薬に反応しない重症例が中心でした。
試験ではCBDの併用により発作頻度の有意な減少が示され、GW社の株価が急騰するなど社会的にも注目されました。
2017-2018年: FDAへの新薬承認申請~承認
第Ⅲ相試験のエビデンスを基に、GW社は2017年10月に米FDAへ新薬承認申請(NDA)を提出し、翌2018年6月にEpidiolex®はFDAの承認を取得します。
2018年当時、米国では医療大麻に関する法規制が議論の的となっていましたが、科学的データに基づきCBD製剤が正式に医薬品として承認された意義は大きく、スコット・ゴットリーブ医学博士(FDAコミッショナー)も「確かな開発エビデンスに基づけば大麻由来成分も重要な治療薬になり得る」旨をコメントしています。
This approval serves as a reminder that advancing sound development programs that properly evaluate active ingredients contained in marijuana can lead to important medical therapies. And, the FDA is committed to this kind of careful scientific research and drug development.
なお米国で承認された適応症は以下の3疾患です。
- ドラベ症候群
- レノックス・ガストー症候群における発作(2歳以上対象)
- 結節性硬化症(TSC)関連てんかん発作(1歳以上対象)
2019年以降
FDAの承認を追う形で2019年9月に欧州医薬品庁(EMA)がEpidiolex®(欧州商標:Epidyolex)を承認しました。
英国では2019年11月にNICE(英国国立医療技術評価機構)がドラベ症候群およびレノックス・ガストー症候群に対するEpidyolexのNHS(英国の国民保健サービスの通称)での処方を推奨するガイダンスを公表し、事実上、英国での臨床使用にゴーサインが出ました。
NICEの承認勧告に際しては費用対効果の議論もなされましたが、発作頻度が30%以上減少しなければ6ヶ月で中止する条件付きで推奨とされています(患者ごとに効果を確認し、有効例のみ継続するという方針)。
また英国政府は2020年6月、Epidyolexを規制物質の分類で最も緩いスケジュール5(Schedule 5)に移行し、調剤や処方の手続きを簡素化しました。
これはEpidyolex中に微量含まれるTHC成分についても乱用リスクが極めて低いと判断したためで、患者が、より柔軟に薬剤を入手できる環境整備が進んだことになります。
以上のように、英国発の研究開発から米国での先行承認、そして欧州・英国での承認と規制緩和へと至るまで、Epidiolex®は国際的な協力と科学的根拠に支えられて難治性てんかん治療薬として確立されました。
Epidiolex®の安全性と副作用
エピディオレックスは概ね忍容性が高いものの、いくつか注意すべき副作用があります。
臨床試験で頻度の高かった副作用には、傾眠(眠気)や鎮静、食欲減退、下痢、発熱、嘔吐などが挙げられます。
例えばレノックス・ガストー症候群(LGS)試験では、用量依存的に傾眠(20 mg/kg群で30%、10 mg/kg群で21%)、下痢(15% vs 10%)、食欲減退(26% vs 16%)といった副作用の発現が報告されています。
肝酵素上昇(AST/ALT上昇)も一部で見られ、特にバルプロ酸併用時にトランスアミナーゼが上昇しやすい傾向があります。
重大な副作用(重篤な有害事象)はCBD群30%前後に報告されていますが、その大半は基礎疾患に関連した状態悪化(てんかん重積など)であり、治療関連死は認められていません。
また、耐性の発現や長期安全性についても現在のところ大きな問題は確認されておらず、拡大試験で3年間持続投与しても効果と安全性が維持されたとの報告があります。
難治性てんかんへの適用と承認までの経緯
難治性てんかん(薬剤抵抗性てんかん)にカンナビジオールが注目されるようになった背景には、患者家族や社会からの強い要望と、それに応える形で行われた研究開発の進展があります。
特に有名なのが米国のシャーロット・フィギーの事例で、ドラベ症候群を患う少女に高CBD含有の大麻抽出液を用いたところ発作が劇的に減少したというCNNの報道後、世論に大きな反響を呼びました。
米国各州で医療大麻やCBDオイルの使用を求める動きが高まり、FDA承認前からコンパッショネート・ユース(治験薬の人道的使用制度)に基づいてCBD製剤を投与する試みも行われています。
一方で当時はエビデンスが限られており、2014年時点の体系的レビューでは「てんかんに対する大麻成分の有効性を裏付ける十分な科学的根拠はない」と結論づけられていました。
この2014年の報告はコクランレビューおよび米国神経学会(AAN)のエビデンス検証に基づくもので、当時入手可能だったプラセボ対照試験はごく少数(わずか4件)かつ症例規模も小さいものに限られていた状況でした。
しかしその後、前述したGW社主導の臨床試験プログラムが世界各地で進められ、2017年以降に画期的な第III相試験の結果が相次いで公表されます。
ドラべ症候群に対するCBDの効果
まずドラベ症候群を対象としたプラセボ対照試験(主要研究者Orrin Devinsky医師)の結果が2017年にNew England Journal of Medicine誌に報告されました。
この試験では2〜18歳のドラベ症候群患者120名に対し、Epidiolex®(CBD 20mg/kg/日)またはプラセボを14週間併用したところ、1カ月あたりの痙攣発作頻度がCBD群で39%減少し、プラセボ群の13%減少と比較して有意に優れていることが示されました。
具体的には発作回数中央値が投与前の月12件→6件に減少し(CBD群)、プラセボ群では15件→14件への減少に留まりました。
さらにCBD群の3名では試験期間中に痙攣発作が完全消失し、発作頻度50%以上減少(いわゆる50%レスポンダー)を達成した患者の割合もCBD群で43%と、プラセボ群の27%を上回りました。
副作用はCBD群の93%に何らか報告されプラセボ群(75%)より多かったものの、その大半は眠気、嘔吐、発熱、下痢といった軽度〜中等度の事象でした。
一方、重篤な副作用によりCBD群の8名が投与中止となっており(プラセボ群では1名)、一部患者では忍容性に注意が必要であることも示唆されました。
試験責任者のDevinsky医師は「CBDは難治てんかんの万能薬ではないが、既存薬が効かない重症例に新たな希望をもたらす」とコメントし、長年十分な科学的証拠が欠如していたCBD療法に対して初めて強力なエビデンスが得られた点を強調しています。
レノックス・ガストー症候群(LGS)に対するCBDの効果
レノックス・ガストー症候群(LGS)に対する第III相試験の結果が2018年に報告されました。
LGSは多様な失立発作(ドロップ発作)を特徴とする重症てんかんで、小児期から成人まで生涯にわたり難治性発作が持続する難病です。
主要な第III相試験は2つ実施され、それぞれ発作抑制効果が確認されました。
例えばDevinskyらによる米欧多施設試験では、LGS患者における月間ドロップ発作頻度がCBD群で42%減少し、プラセボ群の17%減少と比較して有意差が認められました。
もう一つの試験(Thieleら、Lancet誌掲載)でも同様に、CBD 20mg/kg併用群で発作頻度中央値が約44%減少し、プラセボ群の約22%減少を明らかに上回っています。
これらの結果によりLGSに対する有効性も確立され、ドラベ症候群と合わせて「発作が既存治療で制御困難な2歳以上の小児および成人LGS・ドラベ症候群患者」がEpidiolex®の主要適応症となりました。
結節性硬化症(TSC)に対するCBDの効果
結節性硬化症(TSC)に関連する難治てんかんへの効果も第III相試験で検証され、2020年にJAMA Neurology誌で肯定的結果が公表されています。
TSCは主に焦点発作を来す遺伝性疾患ですが、CBD 25mg/kgおよび50mg/kg併用群ではTSC由来の発作頻度が約48%減少し、プラセボ群の26.5%減少と比較して有意に優れていました(それぞれP<0.001およびP=0.002)。
50%反応率もCBD群36〜40%とプラセボ群22%を上回り、一部患者では発作完全消失も確認されています。
以上のように、ドラベ症候群・LGS・TSCという複数の難治性てんかんに対する有効性がランダム化比較試験(RCT)で一貫して示されたことが、Epidiolex®承認の科学的根拠となりました。
臨床エビデンスの総括(システマティックレビューとメタアナリシス)
複数の高品質なRCTデータの蓄積に伴い、カンナビジオール治療の効果と安全性について包括的に評価したシステマティックレビュー・メタアナリシスも出版されています。
代表的なものとして、2018年に発表されたLattanziらの系統的レビューは、ドラベ症候群およびLGS患者を対象とした試験を統合解析し、CBD併用群はプラセボ群に比べて発作頻度の有意な低下と高い50%反応率を示すことを報告しました。
さらに2022年のブラジル医学会誌によるメタアナリシスでは、ドラベ症候群・LGS・TSC患者計1,034例を対象とした6件のRCTを分析し、CBD併用による効果量を定量的に示しています。
その結果によれば、CBD併用はプラセボ併用に比べて発作頻度を平均33%減少させ、50%以上の発作減少が得られる患者を20%増加させ、発作完全消失に至る患者もわずかながら増加しました。
一方で有害事象(副作用)報告は12%、重篤な有害事象は16%それぞれプラセボ群より多く、特に肝酵素の上昇(基準値の3倍以上)が15%多く発生することも示されました。
以上を踏まえ、著者らは「CBDは従来の治療で効果不十分なドラベ症候群・LGS・TSC患者の発作を減少させる有効な補助療法であり、その毒性(副作用)プロファイルも許容可能な範囲である」と結論付けています。
このようにエビデンスの統合解析によって、Epidiolex®(CBD)の有効性はエビデンスレベルI(複数RCTのメタ解析)として支持されるに至りました。
加えて、国際的な治療ガイドラインやエキスパートの見解もEpidiolex®の位置づけを明確にしつつあります。
英国NICEは前述の通り2019年にドラベ症候群およびLGSへのCBD併用療法を条件付きで推奨しており
、その中で「臨床試験によりCBDが従来治療に比べて発作(強直間代発作・非強直間代発作の双方)を減少させることが示された」と明記しています。
もっとも、NICEは費用対効果の観点からクロバザム併用下でのみ本剤を使用するよう勧告しており(欧州での承認適応も「クロバザム併用」に限定)、6ヶ月ごとの効果判定で一定以上の発作抑制が認められない場合は中止するルールとしています。
クロバザム(ベンゾジアゼピン系抗てんかん薬)併用に言及しているのは、CBDがクロバザムの代謝を阻害して血中濃度を上昇させる薬物相互作用が知られるためです。
実際、CBDの臨床試験の被験者の多くは併用薬にクロバザムを含み、CBD+クロバザム併用群の方が効果が高かったとの解析も報告されています。
一方で、CBD自体にも独立した抗てんかん効果が認められており、この相互作用は相加的な作用増強と考えられています。
臨床現場では併用下で過度の鎮静や傾眠が生じた場合にクロバザムの減量を検討するといった対応が推奨されています。
さらにバルプロ酸との併用で肝障害リスクが増加する可能性も指摘されており、Epidiolex®使用時には併用薬の確認とモニタリングが重要です。
最後に、適応外の領域についても触れておきます。
現時点でEpidiolex®が承認されているのは上述の3疾患に限られ、成人の部分てんかん(局在関連てんかん)や他の小児てんかん疾患への有効性は十分に確立されていません。
前述のようにTSCは部分発作が主体ですが、その他の原因による成人てんかん(例:難治性の焦点発作性てんかん)でCBDが有効かどうかは、今後さらなる研究が必要とされています。
2025年現在、国際てんかん学会(ILAE)や米国てんかん財団などから公式の治療ガイドラインが発表されているわけではありませんが、既存のエビデンスから鑑みて、ドラベ症候群・LGS・TSCの難治性てんかん患者において第三選択以降の補助療法としてCBD製剤を検討することが専門家のコンセンサスになりつつあります。
日本においても厚生労働省の「大麻取締法」改正の議論の中でEpidiolex®導入が検討されており、2019年にはドラベ症候群とLGSに対する国内臨床試験実施が承認されました。
しかし最近の国内第III相試験(非盲検単群試験)では主要評価項目を達成できなかったとの報告もあり、今後の承認審査に向けて追加データの提出や検証が進められる見込みです。
いずれにせよ、Epidiolex®は21世紀におけるエビデンス主導の医療用大麻研究の成功例として位置づけられており、難治性てんかん治療の選択肢を広げた画期的な薬剤と言えます。
今後も長期的な安全性や適応拡大に関するデータ収集が続けられ、より多くの患者に有益性をもたらすことが期待されています。
参考文献
1. 開発経緯 (Development History)
2. 臨床試験(ドラベ症候群・LGS・TSC)(Clinical Trials – Dravet, LGS, TSC)
3. システマティックレビュー・メタアナリシス (Systematic Reviews & Meta-Analyses)
4. 治療ガイドライン・規制 (Treatment Guidelines & Regulation)
・European Medicines Agency (EMA). Epidyolex: EPAR – Public assessment report. London, UK: EMA; 2019.
5. 薬理作用・相互作用 (Pharmacological Action & Drug Interactions)
6. 適応外使用・将来的な適応拡大の可能性 (Off-Label Use & Potential Future Indications)
・Kwan P, Brodie MJ. Early identification of refractory epilepsy. N Engl J Med. 2000;342(5):314-319.